てんかん・パーキンソン病 (機能神経外科)
機脳神経外科とは
脳神経外科は20世紀後半よりめざましい進歩を遂げてきました。しかしかつての脳神経外科治療の主体は脳血管障害、脳腫瘍、頭部外傷などで、救命が優先されたものでした。しかしたとえ救命されても植物状態になってしまうような手術、脳腫瘍が全摘出されても片麻痺などの合併症により日常生活に支障をきたすような手術に対し疑問が投げかけられました。これらの反省から1990年代後半以降は、神経機能温存、神経機能再生を主眼に、患者さんの日常生活の質を向上させるような手術へと変遷してきています。その中で機能神経外科は近年注目を集めている新しい分野です。機能神経疾患には、不随意運動、神経原性疼痛、けいれん、運動麻痺、痙縮などがあり、日常生活で困っているこれらの症状を手術により消失または軽減させる分野が機能神経外科で、我々はこの分野に特化した手術を行なっています。機能を良くする手術ですので、患者さんの症状を悪化させることはありません。またてんかんに関しては手術だけでなく診断、薬物治療も含めた包括的診療を行なっています。当科では地方にあっても機能神経外科の分野で質の高い診療および手術が受けられる施設を目指しています。
機能神経外科で扱う疾患
- てんかん・けいれん
- パーキンソン病
- 本態性振戦
- ジストニア(全身性、局所性)
- 痙性斜頸
- 三叉神経痛
- 顔面けいれん
- 中枢性難治性疼痛
- 低酸素脳症
- 痙縮
- その他
てんかんQ&A
機能神経外科の手術
当科で行なっている機能神経外科手術を解説します。
1.てんかんの外科
てんかんとは脳の種々の病因(血管障害、腫瘍、外傷、先天性大脳奇形、変性など)により大脳神経細胞が過剰な電気活動をきたし、突発性、反復性に多彩な症状を示す病気です。抗てんかん薬を投与しても発作が抑制できない薬剤抵抗性てんかんの症例(約20%)が外科治療の対象となります。
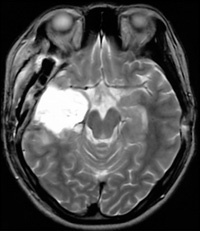
- A)側頭葉切除術
- 意識減損や自動症(無意識のうちに行動)が症状として認められる側頭葉てんかんに対し最も一般的に行われている手術です。発作焦点となっている側頭葉内側の海馬およびその近傍脳組織を切除することにより80%で発作消失、15%で発作の軽減が見込まれます(図1)。
(図1)
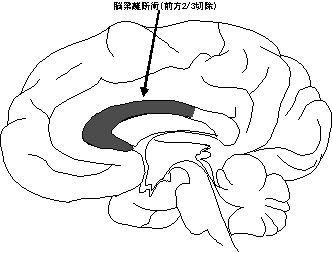
- B)脳梁離断術
- 突然の全身性痙攣を頻回にきたすような難治性全般性てんかんが手術の対象となります。手術は左右の大脳を連絡する線維で形成される脳梁を前方より3分の2切断します(図2)。発作の消失率は高くありませんが、約70%の症例で転倒する発作が軽減します。我々の施設でも合併症なく発作の軽減が認められています。
(図2)
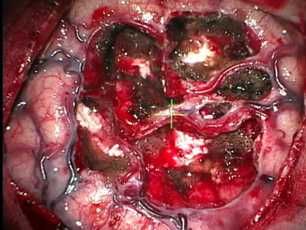
- C)皮質焦点切除術
- 頭蓋内電極を留置し発作時の脳波を記録、その所見より発作起始部位を同定し、発作焦点となっている大脳皮質を切除する方法です。発作焦点が運動野や言語野などの切除困難な部位になければ切除により90%以上の確率で発作消失が見込まれます。
(皮質焦点切除術後)
- D)特殊な手術法
- 軟膜下皮質多切術(MST):5ミリ間隔で脳表面に垂直な何本もの連続した浅い切り込みを加え,大脳皮質神経線維の水平結合を遮断し発作が周辺に広がらないようにする手術です。
迷走神経逆行刺激療法:頚部において左迷走神経を電気刺激し,てんかん発作の発生を抑えるという方法です。心臓ペースメーカーに類似した装置(パルス発生器)を前胸部皮下に埋め込むことが必要になります。
2.パーキンソン病および不随意運動に対する外科
パーキンソン病に対しては定位脳手術装置を用い大脳深部の破壊術が過去に行われていましたが、近年標的部位を破壊しなくても、電極を植え込み、大脳深部刺激療法(DBSと言います)を行うことで著明な症状の改善が得られるようになりました。刺激療法であれば安全に手術操作が行えるという利点があります。そして無動症状には視床下核(STN)の刺激、振戦には視床(Vim核)の刺激が行われています。パーキンソン病のみならず、振戦、ジストニアに対しても有効性が証明されています。
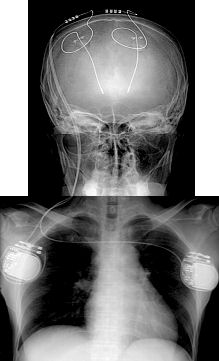
大脳深部刺激装置
※パーキンソン病Q&Aについて、詳しくはこちらをご覧ください。
3.神経原性疼痛に対する外科
視床出血や視床梗塞慢性期に病巣と対側の半身に激しいしびれを伴う痛みが生じ、これを視床痛または中枢性疼痛(神経原性疼痛)と診断しています。この痛みは激烈で鎮痛剤およびモルヒネが無効であり、治療に難渋します。薬物治療としてカルバマゼピン(テグレトール)やクロナゼパム(リボトリール)を使用しますが、思ったような改善が得られない症例が存在します。薬剤無効な難治性中枢性疼痛に対して、大脳運動野表面に電極を留置し刺激することにより、痛みに対する感受性を低下させることができます(大脳運動野刺激療法)。しかし本法でも100%痛みの消失は困難で40-50%程度に疼痛を軽減させるのが目的です。本法は視床のみならず被殻、脳幹、延髄、脊髄由来の疼痛に対しても有効性が報告されています。また刺激部位としては他に大脳深部や頚髄が選択される場合があります。
4.神経血管減圧手術
顔面けいれん(顔面神経)、三叉神経痛、舌咽神経痛は血管特に動脈が脳神経を圧迫することによって出現する疾患です。これらの疾患に対しては顕微鏡下手術を行ない、神経に接する血管を引き離すことにより90%の症例で症状が完治します。合併症が少なく非常に有効な外科治療法と考えられますが、客観的な見方としては恐怖感、不安感が強く、手術に躊躇する患者さんも多いようです。顔面けいれんの患者さんで手術に抵抗感のある場合はボツリヌス毒素(商品名:ボトックス)を筋肉内に注射することで症状の軽減が得られます。
5.末梢神経手術
片麻痺や対麻痺などの中枢性麻痺の患者さんは痙縮により、姿勢異常、間接可動域の制限、疼痛、起立・歩行困難をきたし、介護の障害になることが多いようです。近年痙縮を起こしている筋肉を支配する末梢神経を部分的に切断する神経縮小術(neurotomy)によって痙縮がもたらす諸症状を改善することが可能になってきました。選択的脛骨神経縮小術が代表的な手技です。脳性小児麻痺に対しても神経縮小術や脊髄後根切断術が行われ有効な結果が得られています(小児神経外科の項をご参照下さい)。
6.脊髄電気刺激療法(SCS)
脊椎疾患に伴う難治性腰背部痛、頚性頭痛に対して、硬膜外に電極を留置し、頚髄や胸腰髄を電気刺激することにより、痛みの緩和が得られます。また我々は種々の原因による意識障害の患者に対しても頚髄電気刺激療法を行い、有効例を経験しています。意識障害に対する脊髄刺激療法は保険適応がなく、行うには装置代が高価なため、誰にでも行えるという治療法ではありません。電気刺激療法は有効ですが、埋め込んだ装置の感染のリスクを伴がある、MRIが撮像できないなどの欠点もあります。
7.神経移植
当科では行なっていませんが、パーキンソン病に対する神経移植が近年脚光をあびています。胎児黒質細胞を患者の線条体に移植し有効性が米国で証明されました。しかし倫理上の問題があり、普及するにはまだ解決しなければならない問題があるようです。副腎髄質クロム親和細胞や交感神経節細胞の移植も試みられていますが、実用化には至っていません。近年神経幹細胞が脳より同定分離され、この細胞をドパミンニューロンに分化させることが可能になりました。神経幹細胞の移植は10年以内には臨床応用されるという見込みもあります。また神経幹細胞移植は外傷、虚血、脱髄、脊髄損傷における神経再生修復効果にも注目を集めています。
科の症例数・治療・成績
- てんかん患者さんを月平均120人、年間のべ約1500人を診療し、山口県内および近隣地域から紹介を受けています。外科治療が行なわれるのは紹介をうけた患者さんの約15%程度です。当施設ではてんかん手術に93年より取り組んでおり、古くからの実績があります。手術時の年齢は生後3ヶ月より56才。ほぼすべての種類のてんかん手術に対応しています。発作改善率は側頭葉切除術で85%、皮質・病巣切除で80%、脳梁離断術で65%と良好です。
- 98年より開始した不随意運動に対する脳刺激装置植え込み術は最近年々増加しています。当科では特殊な脳内電位記録法を用いており正確に装置の埋め込みを行なうことができます。パーキンソン病の無動症状は40〜75%、振戦は70〜100%、ジストニアは30〜90%の改善が認められています。
- 脳脊髄刺激療法は視床痛をおもな対象に選んでいます。難治性疼痛を30〜50%軽減できますが、完全な疼痛抑制は期待できないのが現状です。
- 件数は多くありませんが、定位的な脳(腫瘍)組織の生検や痙縮に対する末梢神経縮小術、脊髄後根切断術およびバクロフェンポンプ治療も行っています。
手術実績
機能神経外科 外来診療
受付=脳神経外科内 機能神経外科外来 初診火・水午前(9時〜11時)、再診 火午前・午後、水午前
セカンドオピニオンの受け方
レントゲンフィルム、脳波、診療情報提供書を用意した後、医療連携室(0836-22-2074)へ連絡し、機能神経外科外来(藤井)の予約をとる。
研究
てんかん治療を目的とした局所脳冷却装置の開発(工学部との共同研究)
特許取得
定位脳手術における微小電位記録法の研究(マルチトラック記録法)
 |
|
2007年5月16日読売新聞 |
特許取得(第3843054号) |
機能神経外科チーフ
野村貞宏


